
« Vieillir avec le VIH » : une sérophobie toujours présente
Les résultats de l’étude « Vieillir avec le VIH » menée auprès des personnes vivant avec le VIH (PVVIH) de plus de 50 ans et les professionnels de santé qui les accompagnent dans leur parcours a été présentée mardi 9 avril à Paris. Cette étude a été menée par les associations membres d’un collectif inter-associatif {...}

Ganymède : étude sur les HSH nés à l’étranger face au VIH
L’étude GANYMEDE permet de mieux connaître la dynamique de l’épidémie à VIH chez les hommes ayant des rapports sexuels avec d’autres hommes (HSH) immigrés en France. Cette étude dont le principal investigateur est le docteur Romain Palich de l’AP-HP, {...}

Printemps des Assoces 2024 : venez nous rencontrer !
Ce samedi 6 et dimanche 7 avril, le Printemps des Assoces fait son retour à la Halle des Blancs Manteaux à Paris. L’occasion de venir à la rencontre de SIS Association pour discuter de tous les aspects de la santé sexuelle : prévention, dépistages, rapport au corps, sexualités, etc. Après un an d’absence, l’Inter-LGBT relance {...}

Questions fréquentes Sida
Toutes les réponses à vos questions les plus fréquentes ! Prévention, dépistage, transmission, symptômes, etc., découvrez toutes les réponses aux questions que vous vous posez sur notre FAQ.

Questions fréquentes IST
Toutes les réponses à vos questions les plus fréquentes ! Prévention, dépistage, transmission, symptômes, etc., découvrez toutes les réponses aux questions que vous vous posez sur notre FAQ.

TPE Urgence VIH
Ce traitement est appelé Traitement Post-Exposition (TPE) ou Prophylaxie Post-Exposition (PPE - PEP en anglais). Il peut être prescrit dans les cas d'AES soit lors d'un accident d'exposition sexuelle ou [...]

Le TASP c’est quoi ?
C'est le traitement comme prévention : TasP (Treatment as Prevention). Sous conditions, il permet d'empêcher la transmission du VIH. Le TasP représente donc un moyen de prévention supplémentaire.
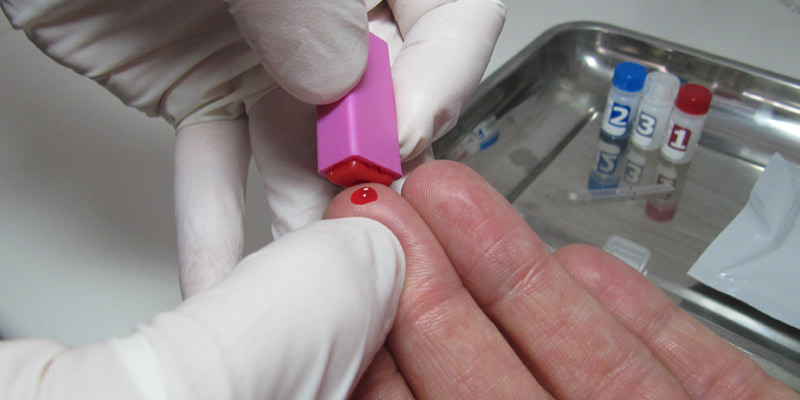
Dossier : Tout savoir sur le TROD
Le TROD (Test Rapide d’Orientation Diagnostique) permet d’avoir un résultat en 30 minutes maximum. Il est totalement fiable 3 mois après une prise de risque VIH. Il peut être effectué à n’importe quel moment.[...]

Dossier : Tout sur les préservatifs
Depuis quelques années, la boîte à outils permettant de lutter contre le VIH s’est enrichie de nouvelles armes complémentaires (ex : autotest). Ce qui ne veut pas dire que le préservatif est devenu inutile. [...]

La PrEP protège du VIH
La PrEP est une stratégie de prévention du VIH. Elle consiste à prendre un médicament antirétroviral (anti VIH) de manière continue ou discontinue. Elle s’adresse aux personnes qui ne sont pas infectées par le VIH [...]




